Основные симптомы заболеваний пищевода связаны с нарушением его функции: нарушение проходимости – дисфагии и рефлюкс – заброс содержимого желудка в пищевод. Необходимо срочно обратиться к врачу и выполнить ЭГДС в случае, если вы замечаете у себя или своих близких следующие симптомы:
- изжога;
- срыгивание;
- необъяснимая отрыжка;
- пищеводная рвота;
- запах изо рта;
- слюнотечение;
- кровотечение из пищевода.
Существует большое количество причин для дисфагии. В нашей клинике мы эффективно лечим следующие заболевания:
- Осложненное течение гастроэзофагеальной рефлюксной болезни;
- Ахалазия кардии;
- Неэпителиальные опухоли пищевода и желудка;
- Злокачественные опухоли пищевода.
ГЭРБ
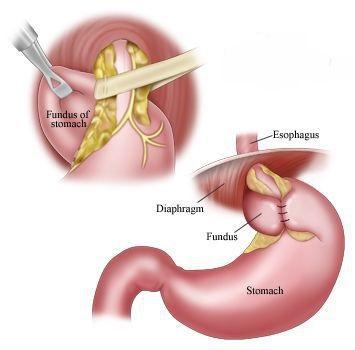
Гастроэзофагеальная рефлюксная болезнь — это кислотозависимое заболевание, при котором соляная кислота желудочного сока выступает основным повреждающим фактором при развитии клинических симптомов.
Типичный симптомокомплекс рефлюкса включает изжогу, отрыжку, срыгивание, одинофагию, которые являются мучительными, значительно ухудшают качество жизни, отрицательно сказываются на работоспособности.
Антирефлюксное хирургическое лечение считается показанным при осложненном течении заболевания (повторные кровотечения, пептические стриктуры пищевода, развитие пищевода Баррета).
В нашем отделении вы можете пройти хирургическое лечение по поводу рефлюксной болезни.
Основным методом хирургического лечения рефрактерного течения ГЭРБ в нашей клинике является лапароскопическая фундопликация (создание антирефлюксной манжетки) в модификации Черноусова Ф.А., лишенная многих осложнений, таких как гиперфункция манжеты при классической операции Ниссена, достигающей 20-40 %. Хорошие результаты после данной операции отмечены в 94,4 % наблюдений, удовлетворительные — в 1,6 %. Рецидив рефлюкс-эзофагита отмечается у 3-5 % в сроки до 5 лет. Такой низкий показатель достигается сочетанием фундопликации и селективной проксимальной ваготомии (пересечение нерва, при гиперфункции которого повышается секреция желудочного сока).
Мы проводим хирургическое лечение пациентам, столкнувшимся с этой проблемой, самым безопасным, эстетичным и эффективным методом.
Ахалазия кардии
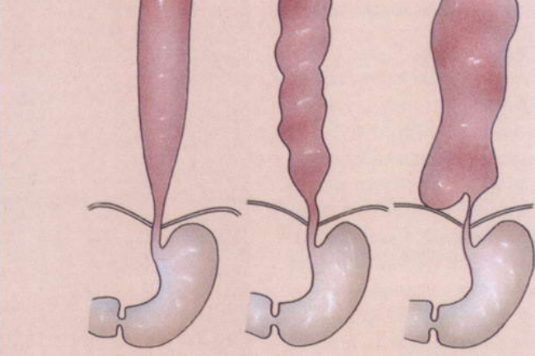
Ахалазия кардии — нервно-мышечное заболевание, проявляющееся нарушением проходимости пищи по пищеводу вследствие дискоординации между глотком, раскрытием нижнего пищеводного сфинктера (НПС) и активностью мускулатуры пищевода.
Основные симптомы заболевания — прогрессирующая дисфагия, регургитация и загрудинные боли, связанные с неполным опорожнением пищевода и хроническим эзофагитом. Дисфагия возникает у 99 % пациентов при употреблении твердой пищи и у 90–95 % — жидкой. Характер возникновения дисфагии различен для двух форм заболевания.
Так, при одной из них дисфагия развивается остро, обычно среди полного здоровья, после психотравмирующей ситуации. Чаще всего это молодые люди, которые могут точно указать, когда они отметили появление симптомов и с чем это было связано. Часто дисфагия имеет парадоксальный характер: хорошо проходит твердая пища, а жидкость задерживается. Необходимо отметить, что нервное перевозбуждение, непривычная обстановка, разговоры во время еды и быстрый прием пищи, особенно плохо пережеванной и холодной, способствуют увеличению выраженности дисфагии.
Другая форма характеризуется постепенным развитием заболевания, часто в течение многих лет, без парадоксальной дисфагии. Чаще болеют люди среднего и пожилого возраста, которые не могут вспомнить, когда именно они заболели и что послужило причиной возникновения болезни: им кажется, что они болеют всю жизнь.
Существующие методы лечения (консервативные, эндоскопические, хирургические) направлены на расширение кардии тем или иным способом либо на снижение ее тонуса, для того чтобы улучшить прохождение пищи через область пищеводно-желудочного перехода. В первую очередь прибегают к консервативному лечению — диетотерапии, модификации образа жизни и медикаментозной терапии. При их неэффективности наступает очередь эндоскопических методов лечения:
- Пневмокардиодилатация
Процедура основана на расширении суженного участка пищеводно-желудочного перехода с помощью кардиодилататора, в результате чего снижается давление нижнего пищеводного сфинктера и улучшается прохождение пищи по пищеводу.
- Введение ботулотоксина
Ботулиновый токсин оказывает расслабляющее действие на мускулатуру путем блокирования выброса веществ, выполняющих нервно-мышечную передачу. Процедура основана на эндоскопическом введении ботулинового токсина в мышечную стенку пищевода.
- РОЕМ (Пероральная эндоскопическая миотомия)
Суть операции состоит в следующем: с помощью специальных инструментов, введенных по каналу эндоскопа, делают продольный надрез слизистой оболочки пищевода, через который
в подслизистый слой вводят эндоскоп и создают туннель между слизистой оболочкой и мышечным слоем.
При неэффективности нехирургических методов лечения решают вопрос о необходимости выполнения оперативного вмешательства.
На сегодняшний день в таких ситуациях отдаётся предпочтение лапароскопической миотомии с частичной фундопликацией, обеспечивающей беспрепятственное прохождение пищи у пациентов с ослабленной моторикой пищевода, с одной стороны, и предупреждающей рефлюкс с другой.
При терминальной стадии заболевания, когда прочие способы лечения оказались неэффективными, выполняют экстирпацию или субтотальную резекцию пищевода с пластикой желудочной трубкой.
В нашем отделении мы оказываем помощь пациентам на любой стадии заболевания.
Неэпителиальные опухоли пищевода и желудка
Развитие диагностических и лечебных методик на основе масштабного технического перевооружения отечественного здравоохранения позволило сделать возможным выявление неэпителиальных опухолей верхних отделов пищеварительного тракта. Несмотря на то, что эти новообразования составляют не более 5 % всех опухолей данной локализации, повсеместное внедрение эзофагогастродуоденоскопии (ЭГДС) привело к увеличению выявляемости этого заболевания.
В пищеводе свыше 75 % НЭпО представлены лейомиомами, в то же время более чем у 60 % больных с новообразованиями желудка и у 30 % пациентов с новообразованиями двенадцатиперстной кишки (ДПК) диагностируются гастроинтестинальные стромальные опухоли (ГИСО), обладающие злокачественным потенциалом.
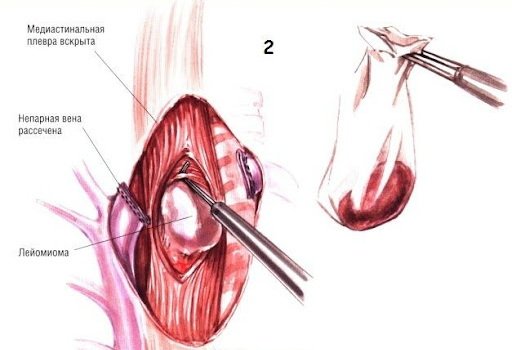
Показаниями к удалению НЭпО желудка и ДПК являются осложненное течение (ЖКК, стеноз), наличие опухолей, имеющих умеренный или высокий потенциал злокачественности или диаметр более 2 см. Подобный подход объясняется высокой частотой выявления потенциально злокачественных опухолей этой локализации. В пищеводе чаще выявляются лейомиомы, характеризующиеся медленным ростом и низким потенциалом злокачественности. Показанием к удалению НЭпО пищевода считается наличие симптомов пищеводного кровотечения или дисфагии, а также рост опухоли в процессе динамического контроля.
При локализации опухоли в мышечном слое пищевода операцией выбора считается ее эндоскопическое удаление методом туннелирования подслизистого слоя. Суть методики заключается в иссечении опухоли после создания продольного туннеля в подслизистом слое стенки пищевода через доступ в слизистой оболочке. Главным ограничением для выполнения подобных операций является размер опухоли, превышающий 4 см. При локализации опухоли в поверхностных слоях пищевода показано ее эндоскопическое удаление с помощью петлевой электроэксцизии.
Показаниями к открытой хирургической операции служат большой размер новообразования, как правило, соответствующий высокой степени злокачественности, а также наличие осложнений в виде кровотечения или стеноза.
При расположении опухоли в стенке желудка операция выбирается индивидуально, в зависимости от размеров и локализации образования. В некоторых случаях возможно локальное иссечение опухоли в пределах ее капсулы, в других требуется резекция органа: от клиновидной резекции до удаления всего органа (гастрэктомии).




